Vitiligo
O que é?
Doença que atinge cerca de 1% da população, caracterizada pela destruição das células que produzem cor na pele. Em 30% dos casos há história famíliar positiva para doença.
Há três teorias que explicam a gênese do vitiligo:
Imunológica:. Há a descrição de vitiligo com doenças autoimunes como tireoidite de Hashimoto, diabetes insulino dependente, anemia perniciosa, lúpus eritematoso sistêmico, esclerose sistêmica, alopecia areata, síndrome de down, insuficiência idiopática de adrenais e miastenia gravis.
Se admite a formação de anticorpos anti melanócitos. Tais anticorpos anti melanócitos também são encontrados no melanoma maligno. São responsáveis por gerar imunidade humoral, mas estudos de histologia e presença de linfócitos T sugerem também a participação de imunidade celular.
Teoria Citotóxica- Baseia-se no fato que derivados de hidroquinona causam a destruição de melanócitos.
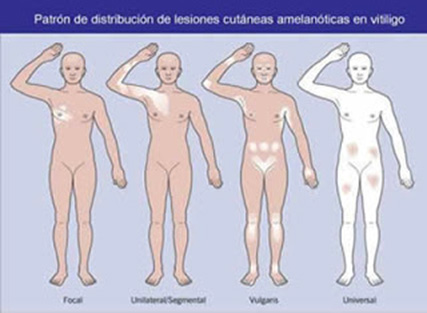
Teoria neural- Baseia-se nos achados que alguns vitiligos se apresentam com localização unilateral ou segmentar. Assim algum mediador neuroquímico influiria na destruição dos melanócitos.
Manifestações Clínicas- O quadro se inicia com manchas mais claras, que depois ficam totalmente sem cor, com bordas bem definidas.
Há tendência a distribuição simétrica, com predileção de para áreas maleolares, punhos, face antero lateral de pernas, dorso das mãos, dedos, axila, pescoço, genitálias.
Evolução: É imprevisível, não havendo nenhum critério clínico ou laboratorial que oriente o prognóstico da doença. Pode estacionar, progredir ou regredir. A repigmentação ocorre pela ativação e migração de melanócitos que estão no folículos pilosos para a camada basal da pele despigmentada. Assim áreas com pouco folículos como mãos e pés , respondem mal ao tratamento, enquanto face, braços, tronco há melhor resposta. Corticóides e imunomoduladores podem estimular a divisão e migração dos melanócitos.
Tratamento- Primeira coisa é afastar doenças associadas, com exames laboratoriais e história clínica. É essencial uso de protetor solar, para proteger as regiões sem pigmento.
Tratamento Tópicos:
Corticóides- Lesões localizadas podem responder ao uso de corticoides de media potencia(betametasona ou similar), em solução ou creme aplicados diariamente. A repigmentação se inicia em 3-4 meses e pode acontecer em 50% dos pacientes. É o tratamento eletivo em crianças.
Psoralenicos- São medicações aplicadas no local de lesão e necessitam de exposição solar para funcionar. Pode ser usado 8 MOP, Trioxoralen, cada um com esquema específico de exposição solar.
Imunomoduladores: Tem sido utilizados com bons resultados. Tacrolimus e pimecrolimos são os mais comuns.
Tratamentos Orais:
Corticóides: Em lesões iniciais e disseminadas é medicação de escolha. Pode ser utilizado em esquema diário ou em pulsoterapia. Se não ocorrer melhora em seis meses, trocar indicação.
Viticromin- Psoralenico oral. A pessoa toma a medicação e após 2 horas se expõe ao sol durante um determinado tempo. Esse período vai sendo aumentado conforme orientação médica. É importante o uso de óculos de sol no dia de ingestão da medicação.
Tratamento cirúrgico- Em lesões estáveis e pequenas pode ser tentado o enxerto de pele pigmentada através de pequenos punchs ou fragmentos. As células de pigmento migram para os locais sem cor.
Camuflagem- Pode ser utilizado maquiagens nos locais acometido, cobrindo a área sem cor, melhorando o aspecto estético.
Fonte:
Sampaio Dermatologia 3 edição.
http://redvitiligo.blogspot.com.br/2011/08/tipos-de-vitiligo.html


